消化介入治疗-小创口、定位准确、疗效高
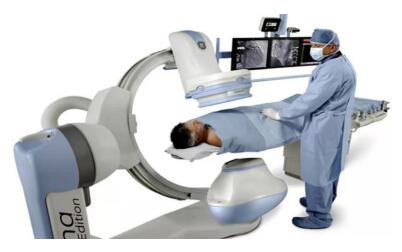
介入治疗既不同于内科的「吃药打针」,也不同于外科的「开刀手术」,而是在DSA、超声、CT、MRI等高科技设备引导下,利用经皮穿刺或人体自然孔道的途径,引入导丝、导管、球囊导管、支架、引流管等相关介入器材,清晰地对病变器官进行诊断及治疗。它的优势在于:1.微创,避开要害,创伤小,无需开刀;2.精准,定位准确,就像“导弹”一样,精确打击;3.疗效好,见效快;4.并发症发生率低;5.可重复性强;6.对病人全身状况要求低,应用广泛。适合介入治疗的疾病种类非常多,几乎包括了全身各个系统和器官的主要疾病,介入医生就像医院里的救火队员,奔波在各种危急重症现场,挽救很多患者生命,主要优势在于血管和实体肿瘤的微创治疗。介入治疗近几十年发展迅速,和外科、内科一道成为临床三大支柱性学科。
消化介入诊疗范围:食管狭窄、食管癌、食管癌术后瘢痕、梗阻性黄疸、原发性肝癌、肝转移癌、肝海绵状血管瘤、门脉高压综合征导致上消化道出血、布卡氏综合征、肝门部胆管癌、胆囊癌、胆总管占位、胰腺癌、腹腔淋巴结肿大压迫胆道系统、咯血、肺癌行支气管动脉栓塞术、产后大出血、子宫肌瘤、瘢痕妊娠、子宫腺肌症、宫颈癌、卵巢癌、糖尿病足、深静脉血栓形成、下肢动脉粥样硬化闭塞症、血管闭塞性脉管炎、动脉瘤、大出血、肾癌、膀胱癌、前列腺增生、前列腺癌、围手术前骨肿瘤血管栓塞等。
食道气管瘘介入治疗
食管狭窄影响饮食,致营养不良,合并气管-食管瘘时,出现呛咳、吸入性肺炎等。 介入治疗采用球囊扩张成型或覆膜支架置入,开通狭窄闭塞的食管,封堵瘘口,并给予抗生素等治疗,有效解决进食并控制因食管反流合并的肺部感染。
梗阻性黄疸介入治疗
经皮肝穿刺胆道引流(PTCD)和胆道支架置入(PTBS)采用经皮肝穿刺扩张的肝内胆管,应用导丝、导管技术,通过狭窄、闭塞的梗阻段,确定狭窄部位及长度后,球囊扩张成型,置入金属支架或内引流管,将胆汁引流入肠道内,起到疏通胆管的目的。
肝癌介入治疗(肝动脉化疗栓塞术TACE)
肝癌起病隐匿,恶性程度高,患者就诊时多已属于中晚期,手术切除成功率低。经导管肝动脉化疗栓塞术(TACE)已成为中晚期肝癌非手术治疗的首选方法。 可明显延长生存期,提高生活质量并提供二次手术机会。
肝海绵状血管瘤介入治疗
肝海绵状血管瘤是常见的一种肝内良性肿瘤。传统手术是将血管瘤及所在部位的肝组织一并切除,创伤大、风险大、恢复慢、易复发、费用高。介入治疗,采用经皮穿刺和导管技术,将导管置于血管瘤介入栓塞术后供血的动脉内,用栓塞剂,彻底阻断肿瘤的血液供应,使其逐渐萎缩、吸收,达到一次性治愈的目的。

